ACUPUNCTURE ET LONGEVITE
Longévité : Les troubles du sommeil (1)

Définition
L’insomnie se définit par un état d’éveil involontaire et prolongé, alors que l’individu concerné souhaite dormir et tente d’y parvenir. L’insomnie peut être chronique (au moins trois fois par semaine durant au moins trois semaines) ou bien de court terme (ponctuelle, depuis peu de temps). Il y a plusieurs types de plaintes insomniaques :
- Difficulté à s’endormir (plus de 30 minutes),
- Difficulté à maintenir le sommeil (réveils fréquents),
- Réveil précoce (très tôt le matin, mais à interpréter en fonction de l’heure du coucher).
Prévalence[1]
Des estimations populationnelles indiquent que le tiers des adultes signalent des symptômes d’insomnie, et de 12 à 20 % ont des symptômes qui répondent aux critères des troubles du sommeil[2]. La prévalence de l’insomnie augmente jusqu’à 40 % chez les personnes de plus de 65 ans[3]. Au Québec, on estime qu’entre 20 et 25% des personnes âgées de 65 ans et plus possèdent une ordonnance active pour une benzodiazépine, une classe de médicament surtout prescrits pour l’anxiété et l’insomnie[4]. Plus de 50 % des plus de 65 ans se plaignent de leur sommeil[5].
Contactez-nous au 01 45 25 35 14
Écrivez-nous
224 Avenue du Maine Paris, 14ème
Causes
- Sur le plan physiologique, l’insomnie de la personne âgée pourrait être liée à une diminution des fluctuations normales de la température corporelle. Chez les adultes plus jeunes, la baisse de la température corporelle qui survient vers 23h, conditionne la tendance au sommeil. En revanche, chez les personnes plus âgées, cette baisse est inférieure et se produit plus tôt dans la soirée. Par ailleurs, il est possible qu’une quelconque pathologie liée à l’âge contribue à perturber le sommeil[6], l’anxiété ou la dépression étant notamment à prendre en compte, mais aussi la maladie d’Alzheimer, qui perturbe gravement les cycles veille-sommeil (chaque heure d’éveil durant la journée est compromise par des épisodes brefs de sommeil alors que chaque heure de la nuit est interrompue par des éveils).
- Sur le plan comportemental, la fin de l’activité professionnelle et d’horaires réguliers, impliquant également une exposition réglée à la lumière diurne, est souvent cause de la désynchronisation de l’horloge biologique. Une personne qui ne travaille plus, n’a pas de vie sociale, pas d’activité physique et vit dans l’obscurité ou devant un écran de télévision risque fort de voir son sommeil se désynchroniser. Notons que les troubles du sommeil sont plus importants chez les personnes en institution, en particulier parce que le sujet passe souvent trop de temps au lit (en moyen plus de 13 heures par jour)[7] et a un sommeil fragmenté[8].
- Sur le plan psychologique, l’anxiété ou la dépression peuvent provoquer l’insomnie : des inquiétudes concernant la santé, la sécurité financière et la crainte d’être placé dans un centre de soins prolongés, une dépression liée au sentiment d’inutilité, à la solitude, à des décès dans l’entourage proche. Par lassitude, tendance dépressive ou fatigue du corps, les personnes âgées ont d’ailleurs tendance à s’endormir plus tôt et se réveiller plus tôt que la moyenne des gens,
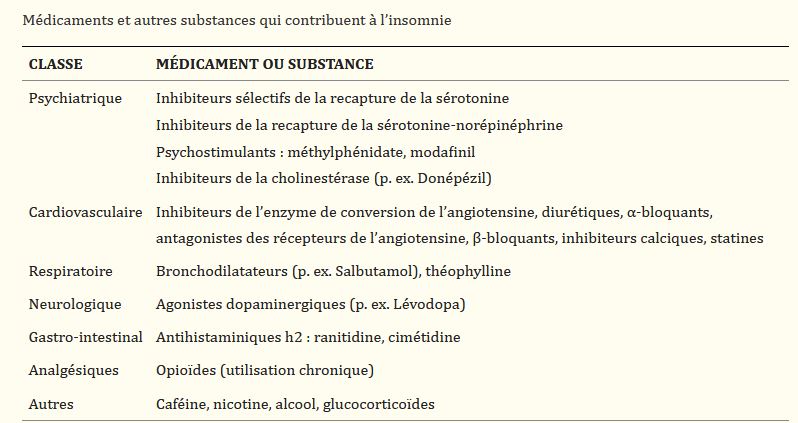
- Sur le plan chimique, il est possible qu’une médication soit à l’origine des insomnies : « Les patients âgés peuvent ne pas faire de liens entre des symptômes comme la toux ou la douleur et un mauvais sommeil si un clinicien ne leur pose pas de questions directes à ce sujet. De nombreux médicaments peuvent affecter directement ou indirectement le sommeil en causant des symptômes dérangeants, et il est conseillé d’envisager les effets de médicaments courants. Par exemple, les inhibiteurs de l’enzyme de conversion de l’angiotensine peuvent causer de la toux susceptible de nuire au sommeil. D’autres médicaments peuvent influencer la physiologie du sommeil. Les β-bloquants, par exemple, suppriment la libération de la mélatonine. »[9]
Ce n’est qu’après identification des causes probables de l’insomnie qu’une thérapie pourra être mise en place.
Dr. Nguyen Phuong Vinh.
1] F. Molnar, C. Frank, S. Chun, E.K. Lee, « Insomnie chez les aînés : Aborder un problème clinique systématiquement », Can Fam Physician, 2021 Jan;67(1):e10-e11.
[2] D.J. Buysse, « Insomnia. », JAMA, 2013;309(7), p. 706-16 ; American Psychiatric Association Diagnostic and statistical manual of mental disorders. 5 éd. Washington, DC: American Psychiatric Association; 2013.
[3] K. Crowley, « Sleep and sleep disorders in older adults. », Neuropsychol Rev, 2011;21(1), p. 41-53 ; D. Foley, S. Ancoli-Israel, P. Britz, J. Walsh, « Sleep disturbances and chronic disease in older adults: results of the 2003 National Sleep Foundation Sleep in America Survey. », J Psychosom Res, 2004;56(5), p. 497-502.
[4] Charles M. Maurin, « Les troubles du sommeil chez les aînés », Fondation Sommeil, https://fondationsommeil.com/personnes-concernees/les-troubles-du-sommeil-aines/
[5] Foley DJ, Monjan AA, Brown SL, Simonsick EM, Wallace RB, Blazer DG. Sleep complaints among elderly persons: an epidemiologic study of three communities. Sleep 1995 ; 18 : 425-32.
[6] F. Molnar, C. Frank, S. Chun, E.K. Lee, « Insomnie chez les aînés : Aborder un problème clinique systématiquement », Can Fam Physician, 2021 Jan;67(1):e10-e11.
[7] Fetveit A, Bjorvatn B. Sleep disturbances among nursing home residents. Int J Geriatr Psychiatry 2002 ; 17 : 604-9.
[8] Ancoli-Israel S, Parker L, Sinaee R, Fell RL, Kripke DF. Sleep fragmentation in patients from a nursing home. J Gerontol 1989 ; 44 : M18-M21.
[9] F. Molnar, C. Frank, S. Chun, E.K. Lee, « Insomnie chez les aînés : Aborder un problème clinique systématiquement », Can Fam Physician, 2021 Jan;67(1):e10-e11.