Acupuncture et immunomodulation cutanée dans le molluscum contagiosum (Partie 1)
Contexte
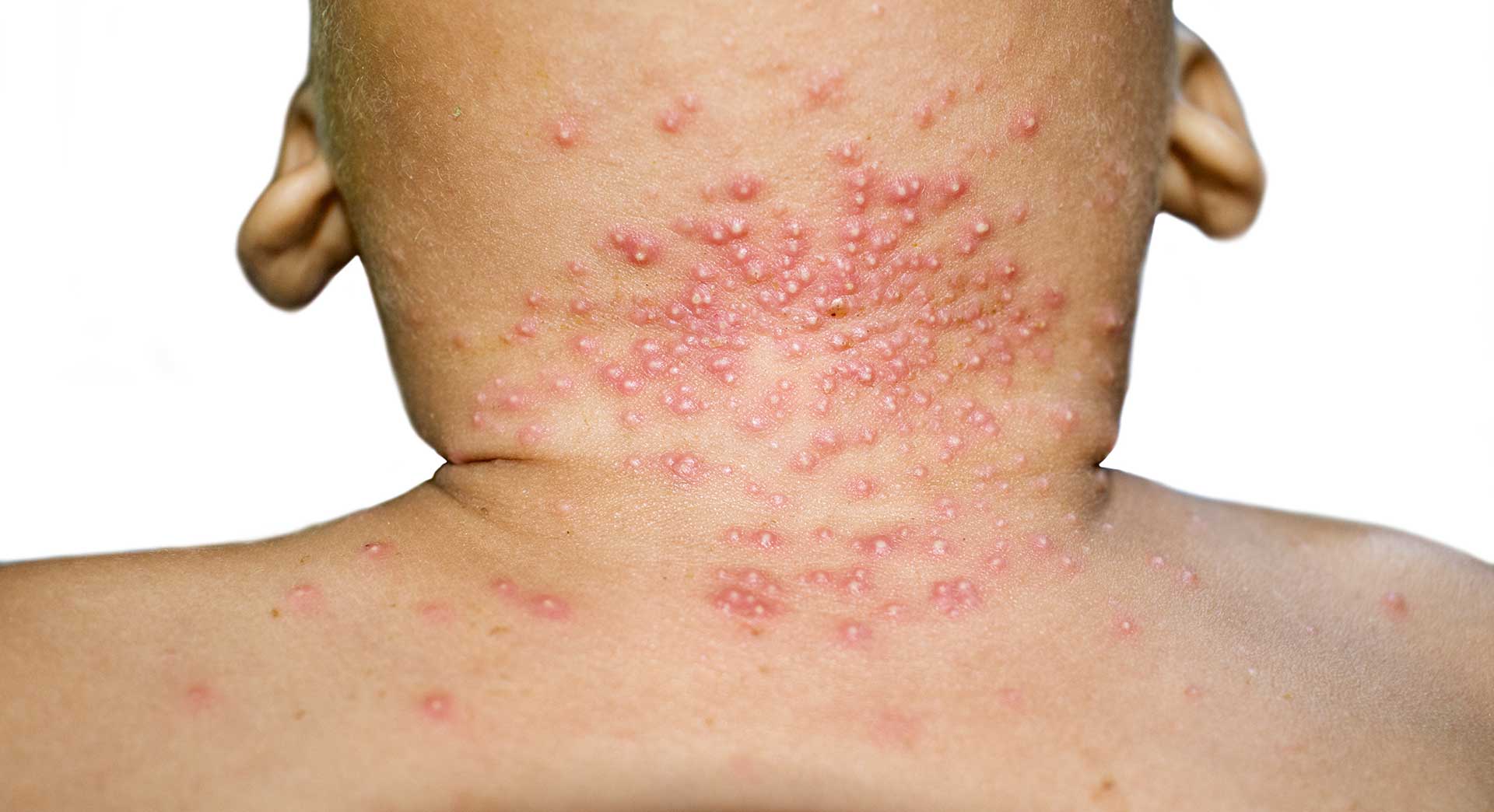
Le molluscum contagiosum (MC) est une infection virale bénigne de la peau et des muqueuses causée par le virus du molluscum contagiosum (MCV), un poxvirus à ADN double brin appartenant à la famille des Poxviridae. Il se manifeste par des lésions cutanées typiques : papules perlées, ombiliquées au centre, de 2 à 5 mm de diamètre, souvent groupées, avec un contenu caséeux contagieux.
L’infection est strictement humaine, sans réservoir animal, et se transmet par contact direct cutané (y compris sexuel), autoinoculation, ou fomites (serviettes, piscines).
Bien que généralement autolimitée, elle peut persister chez les immunodéprimés. Le diagnostic est clinique, confirmé par histologie (corps de molluscum dans les kératinocytes) ou PCR si doute (différentiel : verrues, herpès, sarcome de Kaposi)¹. En 2025, avec la hausse des IST et l’immunosuppression (VIH, greffes), le MC reste un marqueur d’exposition virale et un défi dermatologique.
Enjeux cliniques et humains
- Symptômes : prurit modéré à intense, irritation, érythème périlésionnel ; chez les enfants, localisation visage/tronc (gêne esthétique) ; chez les adultes, génital/anale (douleur pendant rapports, saignements).
- Complications : surinfection bactérienne (10–20 % des cas, staphylocoques), eczématisation (réaction id), cicatrices atrophiques post-inflammation (surtout grattage) ; chez immunodéprimés, formes géantes/disséminées (jusqu’à 100+ lésions, risque de surinfection systémique).
- Transmission : hautement contagieuse (taux 50–70 % en contact proche), avec impact familial/scolaire (exclusion temporaire des piscines/écoles) ; sexuelle (marqueur IST, co-infection HPV/HSV 20–30 %).
- Impact psychologique : stigmatisation (40–50 % des enfants rapportent moqueries), anxiété sexuelle chez adultes (score DLQI >10 chez 30 %), dépression comorbide (15–25 % chez persistants).
- Diagnostic retardé : souvent confondu avec acné/verrues (délai 3–6 mois), menant à autoinoculation accrue.
- Prévention : hygiène, évitement contacts, éducation sexuelle ; pas de vaccin spécifique (contrairement à la variole).
Épidémiologie
- Prévalence globale : 2–8 % chez les enfants <15 ans (pic 2–5 ans) ; 1–5 % chez adultes sexuellement actifs² ; en 2025, baisse de 20–30 % dans pays vaccinés anti-HPV (croisement immunitaire partiel), mais hausse chez immunodéprimés (prévalence x5–10 chez VIH+)³.
- Incidence : 5–10 cas/1 000 enfants/an en Occident ; plus élevée en zones tropicales/humides (facteur environnemental) ; aux USA, de 1,2 million cas/an en 2010 à 800 000 en 2025 (impact hygiène/COVID)⁴.
- Sex-ratio/Âge : égal chez enfants ; chez adultes, léger pic féminin (rapports sexuels) ; bimodal : pédiatrique (non-sexuel) et adulte (IST).
- Géographie : endémique mondial ; plus fréquent en Afrique/Asie (prévalence >10 % en pédiatrie) ; en Europe, 200 000–500 000 cas/an (ECDC 2025)⁵.
- Tendances 2025 : augmentation post-pandémie (retour contacts sociaux), mais nouveaux topiques (berdazimer) réduisent durée.
Contactez-nous au 01 45 25 35 14
Écrivez-nous
224 Avenue du Maine Paris, 14ème
Facteurs de risque et physiopathologie
- Facteurs de risque : immunosuppression (VIH, corticothérapie, chimiothérapie : risque x10–20) ; atopie (eczéma : x3, barrière cutanée altérée) ; contacts étroits (piscines, sports : x2–4) ; activité sexuelle multiple (risque x5) ; grossesse (hormones immunosuppressives)⁶.
- Physiopathologie détaillée : MCV infecte les kératinocytes épidermiques via micro-abrasions ; protéines virales (MC159, MC160) inhibent apoptose et NF-κB (évasion immune) ; prolifération cellulaire (hyperplasie acanthotique) avec inclusion cytoplasmique (corps de molluscum) ; réponse immune locale défaillante (↓ IFN-γ, ↓ lymphocytes T CD8+) menant à latence/persistance (jusqu’à 4 ans) ; chez immunocompétents, clairance spontanée via immunité cellulaire (90 % en 6–12 mois)⁷.
Impact social et économique
- Social : exclusion scolaire/sportive (20–30 % des enfants affectés), impact relations intimes (40 % des adultes évitent rapports) ; stigmatisation ethnique (plus visible sur peaux foncées).
- Économique : coût moyen par cas en France : 200–800 € (consultations, traitements, suivis) ; globalement, 500 millions–1 milliard €/an en Occident pour MC (US Pharmacist 2025)⁸ ; perte productivité (arrêts 10–15 % des cas adultes symptomatiques) ; charge pédiatrique (consultations dermatologiques +15 %).
Limites des traitements conventionnels actuels (2025)
- Topiques : podophyllotoxine/imiquimod (clairance 50–70 %, irritation 20–30 %) ; cantharidine (Ycanth®, 70–80 %, douleur post-application) ; berdazimer (Zelsuvmi®, nouveau 2023, 80–90 %, mais coût élevé >200 €/tube)⁹.
- Physiques : curettage/cryothérapie (efficacité 70–85 %, mais cicatrices 10–15 %, récidive 20–40 %) ; laser CO2/PDT (80–90 % pour réfractaires, coûteux 300–500 €/séance)¹⁰.
- Systémiques : cidofovir oral/intralésionnel (réservé immunodéprimés, toxicité rénale) ; ART pour VIH+ (clairance +50 %, mais pas spécifique).
- Limites : pas d’antiviral ciblé (MCV résistant) ; récidive 30–50 % (latence virale) ; effets secondaires (douleur, ulcérations) ; attente clairance spontanée recommandée (NIHR 2017, confirmée 2025), mais non acceptée par patients symptomatiques¹¹.




