Condylomes acuminés : l’acupuncture pour renforcer les défenses immunitaires (Partie 1)
Contexte
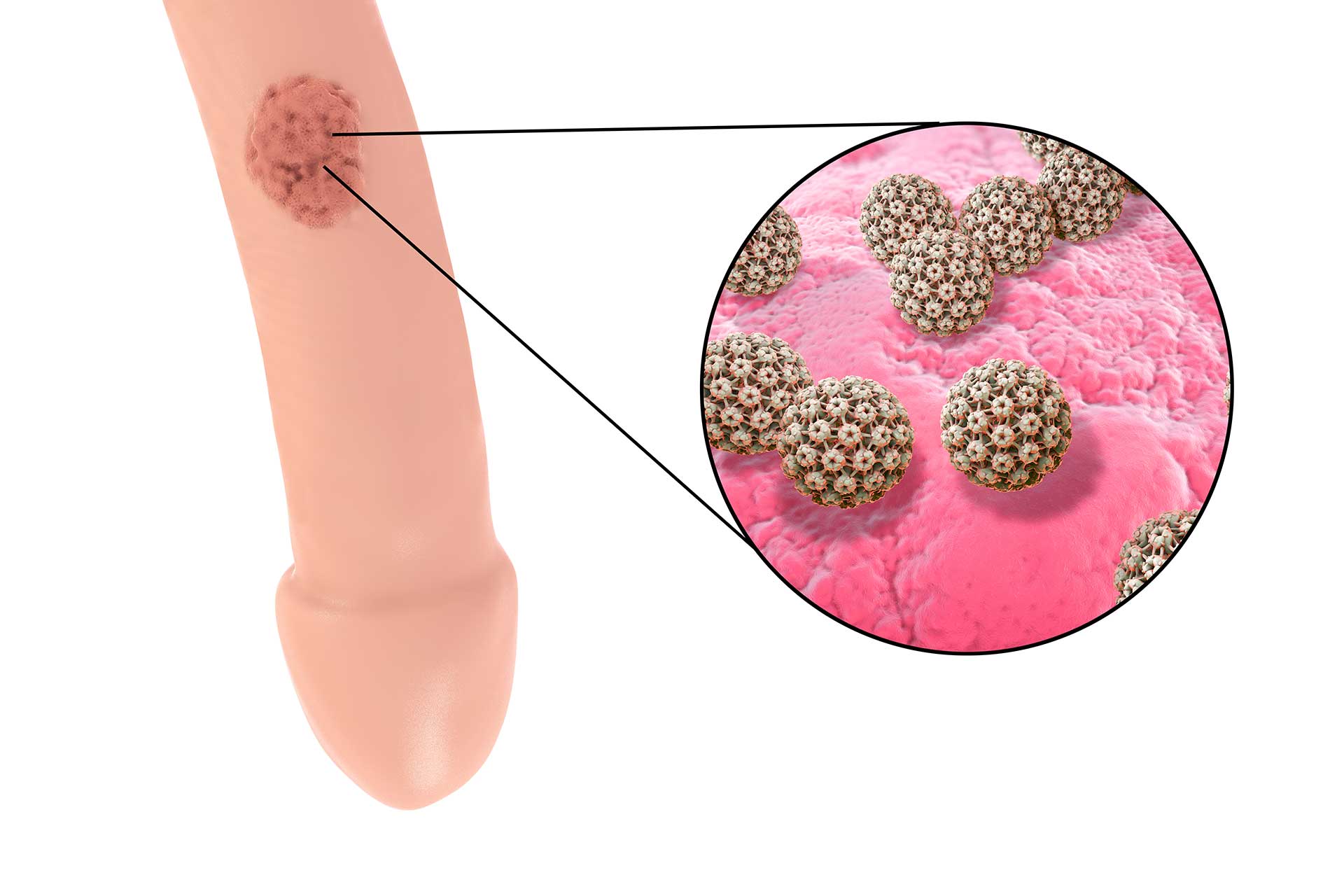
Les condylomes acuminés, ou verrues génitales, sont des lésions cutanéo-muqueuses bénignes causées par une infection virale au papillomavirus humain (HPV), principalement les types à bas risque oncogène (HPV-6 et HPV-11, responsables de 90 % des cas).
Ces verrues se présentent sous forme de excroissances charnues, isolées ou en grappes (« crêtes de coq »), localisées sur les muqueuses génitales, anales, ou périnéales.
L’infection se transmet par contact sexuel (vaginal, anal, oral) ou cutané direct, avec une incubation de 1 à 8 mois. Bien que bénins, les condylomes peuvent être récurrents et favoriser une transmission persistante du virus. Contrairement aux HPV à haut risque (16, 18), ils n’évoluent pas vers des cancers, mais coexistent souvent avec d’autres souches HPV (dans 20–30 % des cas)¹.
Enjeux cliniques et humains
- Symptômes : prurit, brûlures, saignements lors des rapports, douleurs locales (surtout si volumineux ou fissurés).
- Complications : surinfection bactérienne, obstruction urétrale ou anale dans les formes géantes (Buschke-Löwenstein, rare mais invasive).
- Transmission : hautement contagieuse (taux 60–70 % après contact unique), avec risque pour les partenaires et néonatal (laryngite papillomateuse rare chez l’enfant).
- Impact psychologique : honte, anxiété sexuelle (score IES > 15 chez 40 % des patients), dépression comorbide (20–30 %), stigmatisation sociale.
- Récidive : élevée (30–50 % dans les 6–12 mois post-traitement), due à la persistance virale latente.
- Diagnostic : clinique (aspect typique), confirmé par biopsie si doute (dysplasie associée) ou PCR-HPV.
- Prévention : vaccination quadrivalente/nonavalente (efficace >90 % si précoce), préservatifs (réduction 50–70 % mais incomplète).
Épidémiologie
- Prévalence globale : 1–4 % chez les adultes sexuellement actifs (diminution de 50–70 % depuis 2010 grâce à la vaccination)² ; aux USA, de 7,2 % (femmes) et 4 % (hommes) en 1999–2016 à 3,1 % et 1,4 % en 2025³.
- Incidence : pic chez les 20–24 ans (prévalence >10 % dans cette tranche), puis 25–29 ans chez les hommes ; baisse populationnelle de 30–50 % post-vaccination (données 2025)⁴.
- Sex-ratio : égal, mais formes plus visibles chez les hommes ; co-infection VIH multiplie le risque x5–10.
- Géographie : plus élevé dans les pays en développement (prévalence >5–10 % en Afrique subsaharienne) ; en Europe, 500 000–1 million de nouveaux cas/an (estimation ECDC 2025)⁵.
- Tendances 2025 : impact vaccinal majeur (réduction >80 % chez les <25 ans vaccinés), mais persistance chez les non-vaccinés et migrants.
Contactez-nous au 01 45 25 35 14
Écrivez-nous
224 Avenue du Maine Paris, 14ème
Facteurs de risque et physiopathologie
- Facteurs de risque : multiples partenaires sexuels (risque x3–5), début précoce des rapports, tabagisme (altère immunité locale), immunosuppression (VIH, greffes, corticothérapie), co-infections IST (herpès, chlamydia), grossesse (hormones favorisent la croissance).
- Physiopathologie : HPV pénètre les cellules basales de l’épithélium via micro-abrasions ; protéines virales E6/E7 inhibent l’apoptose et stimulent la prolifération (koïlocytes typiques en histologie) ; latence virale dans les kératinocytes, avec réactivation sous stress immunitaire.
- Immunité : réponse cellulaire (lymphocytes T CD8+) clé pour clairance (90 % des infections résolues en 2 ans), mais défaillante chez les persistants (10 %). Facteurs génétiques : variants HLA-DR associés à la chronicité⁶.
Impact social et économique
- Social : stigmatisation (40–50 % des patients évitent les relations intimes), impact sur la fertilité (adhérences post-traitement rares), isolement (surtout formes anales).
- Économique : coût moyen par cas en France : 500–1 500 € (consultations, traitements, suivis) ; globalement, 1–2 milliards €/an en Europe pour les IST HPV-related (ECDC 2025)⁷ ; perte de productivité (arrêts maladie 10–20 % des cas symptomatiques).
- Charge santé publique : screening HPV intégré aux frottis (femmes), mais sous-diagnostic chez les hommes (70 % asymptomatiques).
Limites des traitements conventionnels actuels (2025)
- Topiques : imiquimod (Zyclara®) booste immunité locale (efficacité 50–70 %, mais irritation 30 %) ; podofilox (antimitotique, 40–60 % clairance, neurotoxicité possible)⁸.
- Physiques : cryothérapie (azote liquide, 70–80 % efficacité, mais douleur/récidive 20–40 %) ; électrocoagulation/laser CO2 (gold standard pour volumineux, 80–90 %, mais cicatrices 10–15 %) ; photodynamique (ALA-PDT, 75–85 %, coûteuse)⁹.
- Chirurgie : excision pour géants (récidive 30–50 %, complications 5–10 %).
- Systémiques : interféron intralésionnel (obsolète, effets secondaires) ; vaccins thérapeutiques (phase III décevants pour bas risque).
- Limites : ne ciblent pas le virus latent (récidive >30 %) ; résistances (10–20 % des cas) ; effets secondaires (douleur, ulcérations) ; pas de cure virale définitive¹⁰.






