Névralgie post-zostérienne : apaiser les nerfs en feu par l’acupuncture (PARTIE 1)
Contexte
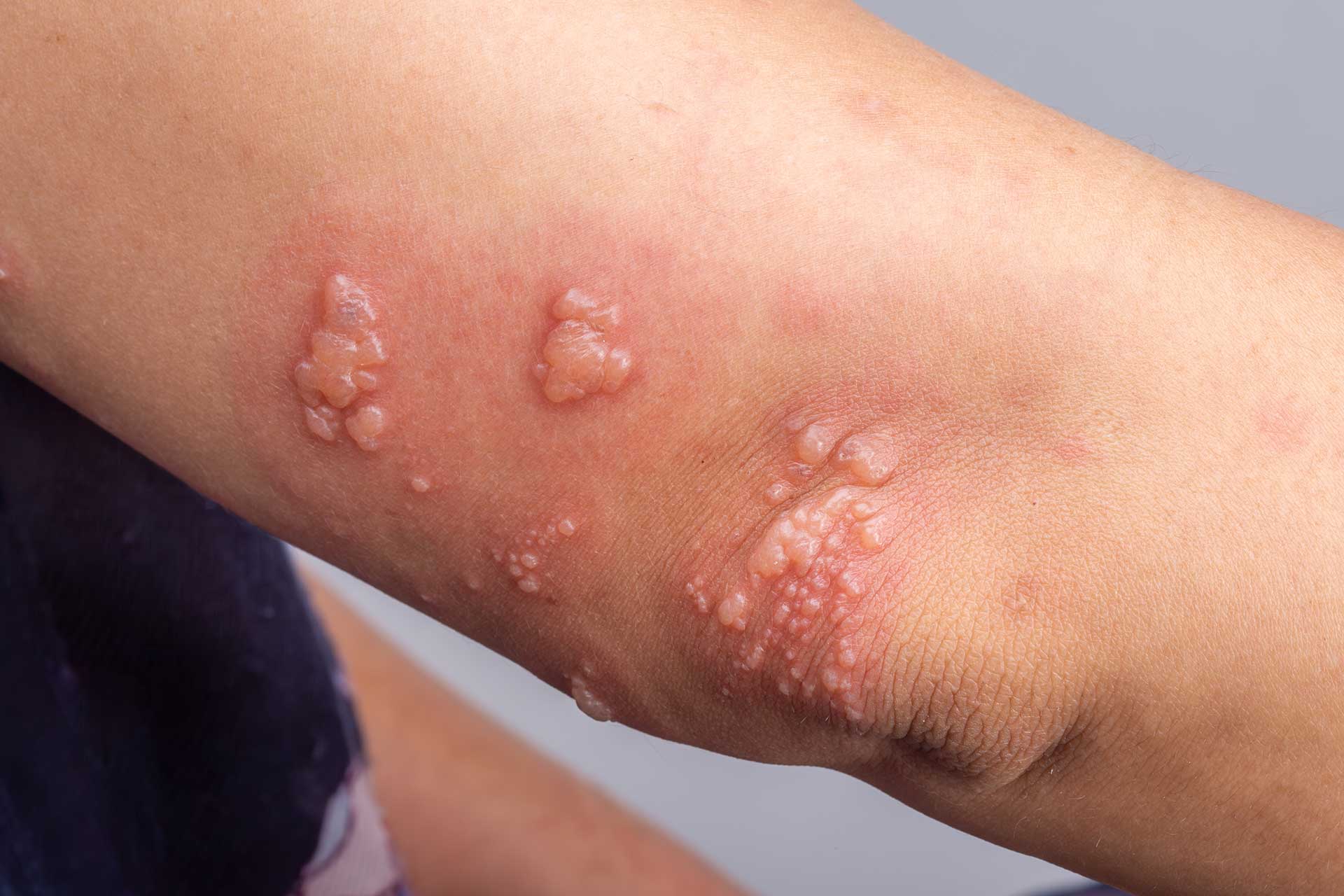
La névralgie post-zostérienne (NPZ), également appelée postherpetic neuralgia (PHN) en anglais, est une complication chronique de l’herpès zoster (zona), une infection due à la réactivation du virus varicelle-zona (VZV). Le zona survient chez les personnes précédemment infectées par la varicelle, lorsque le virus latent dans les ganglions sensoriels se réactive, souvent en raison d’une diminution de l’immunité cellulaire. La NPZ se définit comme une douleur neuropathique persistante dans le territoire dermatomal affecté par le zona, survenant ou persistant au-delà de 3 mois après la guérison des lésions cutanées. Elle est caractérisée par des sensations de brûlure, de décharge électrique ou d’hyperalgésie, et peut durer des mois voire des années.
Enjeux
Les enjeux de la NPZ sont majeurs en raison de son impact sur la santé publique, particulièrement dans une population vieillissante. Elle représente un fardeau économique et social important, avec une augmentation des coûts de soins de santé et une réduction de la qualité de vie des patients. En France, où l’espérance de vie augmente, la prévention via la vaccination est un enjeu prioritaire pour limiter l’incidence du zona et ses complications. De plus, la prise en charge multidisciplinaire (médicamenteuse, psychologique) est cruciale pour éviter la chronicisation, mais les traitements actuels restent imparfaits, soulignant le besoin de recherches sur de nouvelles thérapies.
Épidémiologie
L’incidence du zona en France est estimée à environ 3-5 cas pour 1 000 personnes par an, avec une prévalence globale d’environ 20 % au cours de la vie. La NPZ complique 10-20 % des cas de zona chez les adultes, mais ce taux grimpe à 60 % chez les plus de 60 ans et 70 % chez les plus de 70 ans. Dans une étude épidémiologique prospective française multicentrique impliquant plus de 1 000 patients en médecine générale, la prévalence de la douleur post-zostérienne était de 11,6 % à 3 mois, 8,5 % à 6 mois et 6 % à 1 an. Globalement, le risque varie de 5 % à plus de 30 % selon les études, influencé par l’âge et la définition utilisée (douleur >3 mois post-éruption).
Contactez-nous au 01 45 25 35 14
Écrivez-nous
224 Avenue du Maine Paris, 14ème
Facteurs de risque
Les facteurs de risque principaux pour la NPZ incluent l’âge avancé (≥60 ans, avec un risque multiplié par 2-3), la sévérité de l’éruption aiguë (rash sévère), la présence de douleur prodromique avant l’éruption, et une immunosuppression (VIH, chimiothérapie). D’autres facteurs identifiés par méta-analyses récentes sont le diabète, le tabagisme, la maladie pulmonaire obstructive chronique (BPCO), l’hypertension, l’anxiété/dépression, les ulcères peptiques et les malignancies. Une méta-analyse de 2016 a quantifié ces risques, montrant une augmentation significative pour la douleur prodromique (OR 2,2) et la sévérité de la douleur aiguë.
Impact
La NPZ a un impact sévère sur la qualité de vie (QoL), avec une réduction significative des scores EQ-5D (jusqu’à 18 % en moyenne) due à la douleur chronique, l’anxiété et les limitations fonctionnelles. Les patients rapportent des troubles du sommeil, une dépression et une altération des activités quotidiennes et sociales. Sur le plan économique, elle génère un fardeau important : en Espagne (modèle similaire à la France), les coûts directs par patient HZ/PHN s’élèvent à environ 1 000-2 000 €, incluant hospitalisations et traitements. Aux États-Unis, les coûts annuels pour PHN dépassent les 1 milliard de dollars. En France, elle contribue à une surconsommation de ressources médicales, particulièrement chez les personnes âgées.
Perspectives
Les perspectives thérapeutiques et préventives sont prometteuses. La vaccination antirabique (Zostavax® ou Shingrix®) réduit l’incidence du zona de 50-90 % et de la NPZ de 67-90 %, avec une recommandation en France pour les ≥65 ans. Pour le traitement, une approche multimodale est privilégiée : antiviraux précoces (acyclovir, valacyclovir) pour limiter la douleur aiguë, suivis de gabapentinoïdes (gabapentine, prégabaline), antidépresseurs tricycliques, lidocaïne topique et opioïdes en seconde ligne. Des essais en cours explorent la gabapentine préventive et les thérapies anti-inflammatoires. À long terme, l’amélioration de la vaccination et des stratégies préemptives (antidépresseurs précoces) pourrait réduire l’incidence de 50 % d’ici 2030.
Références scientifiques
- Thomas SL, et al. A systematic review and meta-analysis of risk factors for postherpetic neuralgia. BMC Med. 2015;13:1-15. Lien
- Wang Y, et al. Risk factors for postherpetic neuralgia: a meta-analysis based on comprehensive evidence. Front Immunol. 2025;16:1667364. Lien
- Li Q, et al. A systematic review and meta-analysis of cohort studies. Int J Infect Dis. 2024;145:107-115. Lien
- Chen JY, et al. New findings on risk factors for postherpetic neuralgia from 2014 to 2024. J Pain Res. 2025;18:345-356. Lien
- Forbes HJ, et al. Quantification of risk factors for postherpetic neuralgia in herpes zoster patients. Neurology. 2016;87(1):94-102. Lien
- Bouhassira D, et al. Douleurs post-zostériennes. Cah Ophtalmol. 2012;35(4):12-18. Lien
- Ultsch B, et al. Epidemiology of herpes zoster in France. Hum Vaccin Immunother. 2013;9(11):2360-2367. Lien
- Drolet M, et al. The Economic Burden and Impact on Quality of Life of Herpes Zoster and Postherpetic Neuralgia in Adults ≥50 Years in Spain. Open Forum Infect Dis. 2019;6(2):ofz007. Lien
- Serpell M, et al. Impact of herpes zoster and postherpetic neuralgia on the quality of life of older adults in the UK. BMC Infect Dis. 2018;18:527. Lien
- Gater A, et al. Health-related quality of life with herpes zoster: systematic review and meta-analysis. medRxiv. 2025. Lien
- Johnson RW, et al. Postherpetic Neuralgia: From Preclinical Models to the Clinic. Neurotherapeutics. 2023;20(6):1625-1640. Lien
- Oxman MN, et al. Herpes Zoster and Postherpetic Neuralgia: Prevention and Treatment. Am Fam Physician. 2017;96(11):656-663. Lien






